
網膜硝子体疾患

網膜硝子体疾患
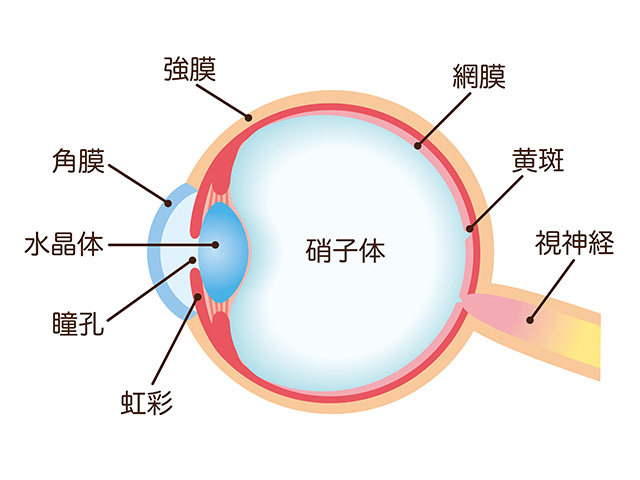
網膜は、光を受け止める大切な組織です。
様々な疾患があり、適切に治療を行わないと、網膜が障害され不可逆的な視力障害が残ります。近年は網膜の病態生理が詳しく解明され、抗VEGF薬などの硝子体注射、レーザー治療など、通院で行える治療も増えています。しかし、網膜剥離や硝子体出血など、眼内の手術(硝子体手術)が必要になる疾患もあります。
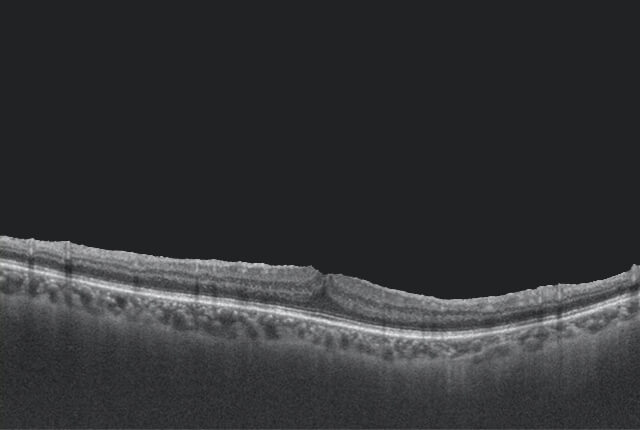
網膜・視神経の断層撮影を行う機器です。
緑内障や黄斑部疾患等の診断に役立つ、基本的な解析アプリケーションを搭載しておりあらゆる疾患に対応します。
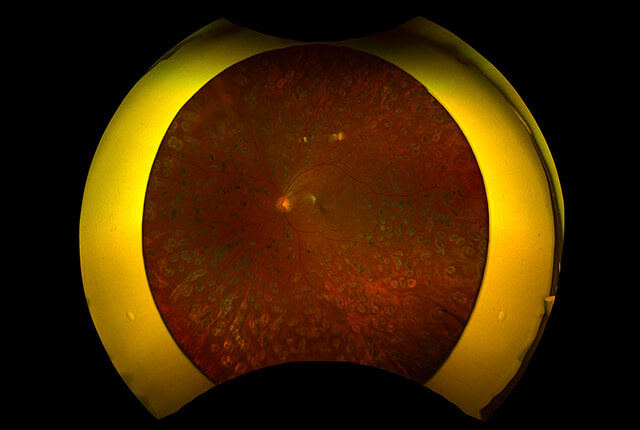
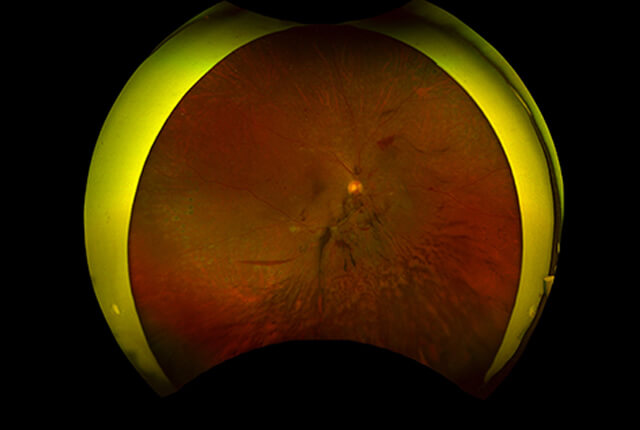
無散瞳でも網膜の広い範囲の撮影を行うことができます。
黄斑部から周辺網膜まで全ての網膜疾患に対応すべく、自然色と明瞭で高解像度を併せ持つ次世代の超広角眼底撮影システムです。
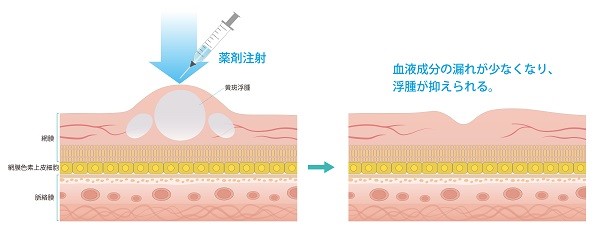
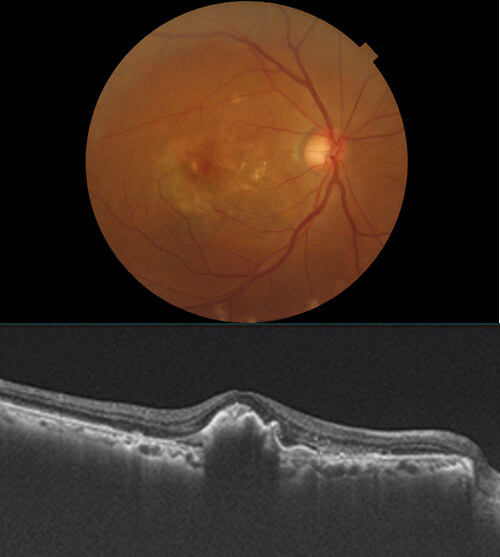
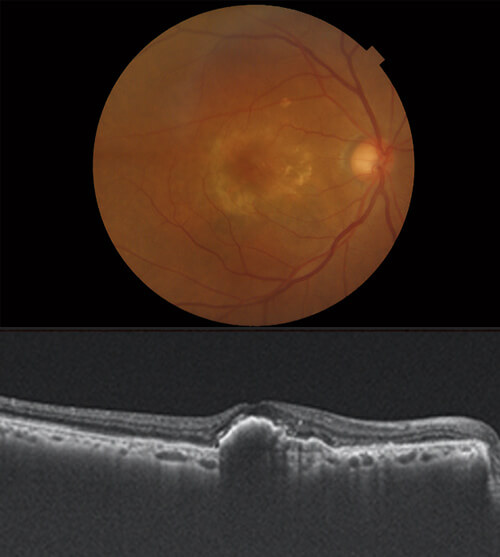
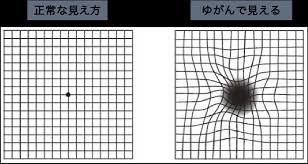
加齢黄斑変性や網膜静脈閉塞症、糖尿病網膜症などの疾患は、黄斑(網膜の中心部分)に浮腫(むくみ)が生じ、ゆがみや中心暗点(真ん中が暗く見える)、視力低下などの症状が出現します。 眼内のVEGF(血管内皮増殖因子)という物質が、新生血管の増殖や黄斑浮腫の悪化に関与していることがわかっています。抗VEGF治療はこのVEGFの働きを抑える薬剤を眼内に注射することにより、黄斑浮腫を改善させ、病気の進行を抑える治療です。
初回の治療後は、病気の状態を見ながら追加の注射を継続していくことが多いです。点眼麻酔を行い、結膜に細い針で眼球に注射し、薬剤を眼内に直接注入する治療です。複数回必要なことが多いです。また高額な治療となりますので、治療前に限度額申請などをおすすめいたします。
網膜の静脈の一部に循環障害が発生、その結果網膜に出血や浮腫が発生する病気です。循環障害が網膜の中心部分の黄斑に及ぶと、視力が低下したり、ものが歪んでみえたりします。抗VEGF薬の硝子体注射が有効です。循環障害のある部分にレーザー治療を行うこともあります。
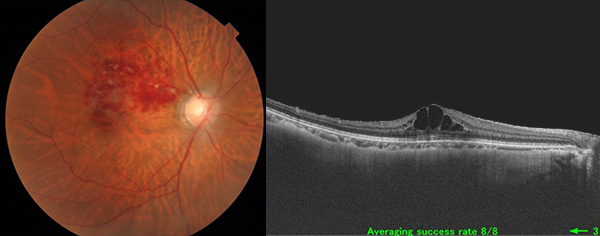
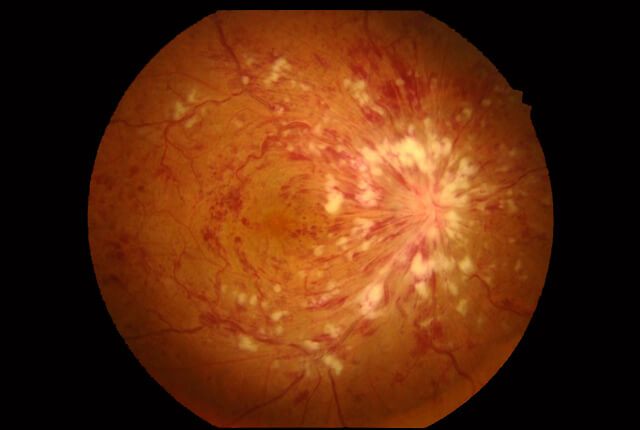
網膜静脈全体に循環障害が発生した状態で、視力低下が著しく発生します。循環障害が続くと視力の回復が困難になったり、新生血管緑内障を引き起こすこともあります。抗VEGF薬の硝子体注射が有効です。
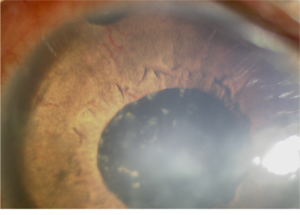
糖分で網膜血管の壁が障害を受け、その結果出血や黄斑浮腫が発生します。また、循環障害が強いと新生血管が発生、新生血管緑内障を引き起こします。レーザー治療などと併用して、抗VEGF薬硝子体注射が有効です。
網膜の中心にある黄斑部の下から新生血管が生えて、出血や浮腫を発生、視力が障害される病気です。症状は中心部分の視力低下、変視症(中心部がゆがんで見える)、中心暗点(真ん中が見えなくなる)、色覚異常(色が分からなくなる)などがあります。抗VEGF薬の硝子体注射や光線力学療法が有効です。またサプリメントの摂取も推奨されています。
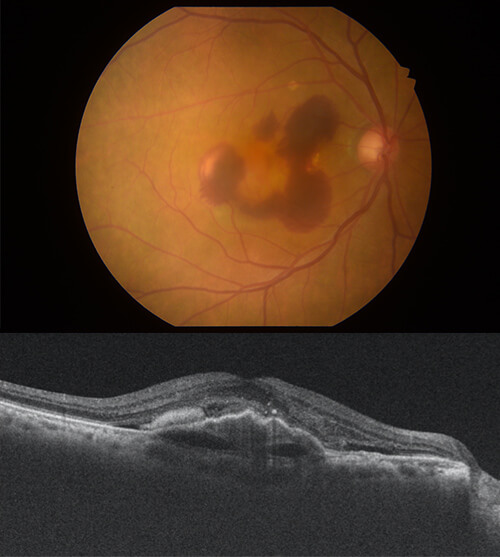
治療前
硝子体注射治療中
硝子体注射治療後
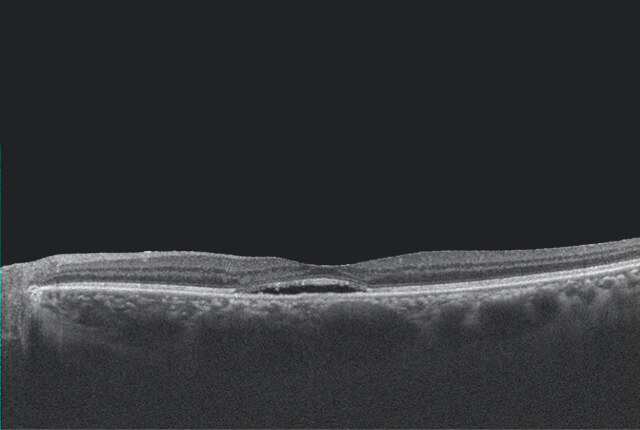
網膜の中心部分の黄斑の下に水分がたまる病気で、中心部分の視力低下、変視症(中心部がゆがんで見える)、中心暗点(真ん中が見えなくなる)、色覚異常(色が分からなくなる)などがあります。脈絡膜の透過性亢進が原因とされています。喫煙との関連が指摘されています。自然軽快することも多いですが、改善のない場合は抗VEGF薬の硝子体注射や光線力学療法が有効です。また禁煙が有効です。
当院では、硝子体手術を日帰りで行うことも可能です。手術自体は当日で完了しますが、術後の経過観察のために術後しばらくは毎日通院が必要です。入院・安静が必要なことも多く、患者様に負担が多くかかるため、ご希望の方は連携病院に入院していただき、院長が執刀、退院後も引き続き当院で院長が継続して治療を行うことも可能です。ご希望の場合は大学病院等にご紹介もさせていただきます。
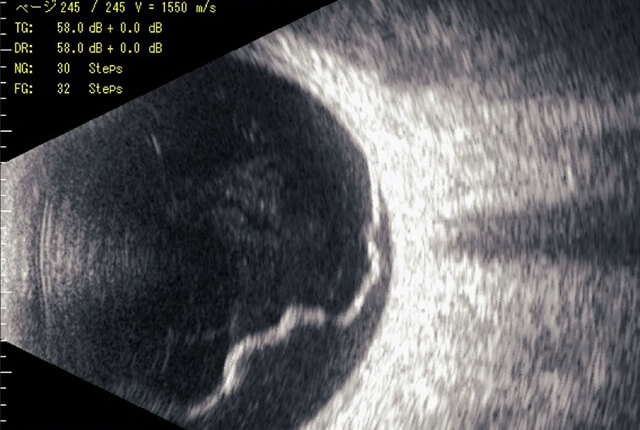
網膜剥離は、硝子体が網膜を牽引するなどにより、網膜に裂孔が発生、裂孔から網膜下に硝子体の水分が入り、網膜が剥がれる疾患です。網膜は、眼底にしっかりくっついていないと、酸素や栄養が供給されず、網膜細胞の機能が消失、失明にいたります。緊急で手術が必要な疾患です。
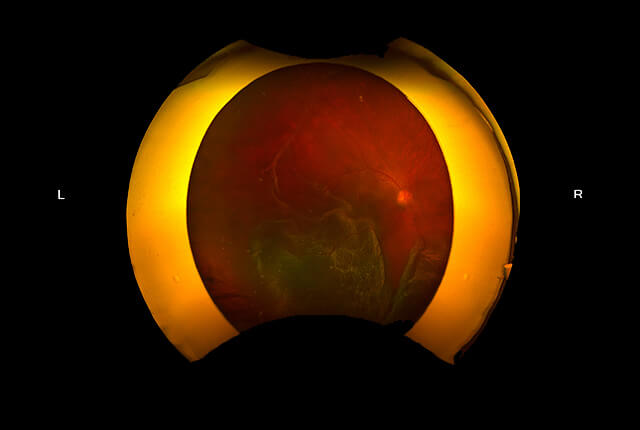
黄斑円孔は、網膜の中で視力に重要な黄斑部に小さな穴が空く病気です。硝子体が黄斑部を牽引、黄斑部に亀裂が生じ円孔が発生します。硝子体手術で、原因となった硝子体を切除し眼の中にガスを入れて円孔を塞ぎます。早期に手術することが視力回復に重要です。
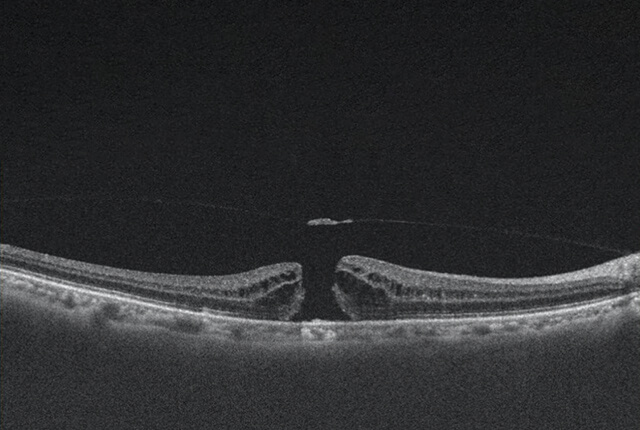
術前
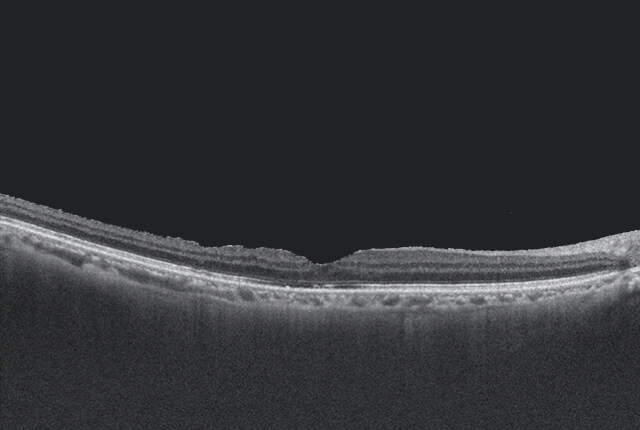
術後
黄斑前膜とは、目の奥にの網膜の中心にある「黄斑」という部分に薄い膜が張る病気です。
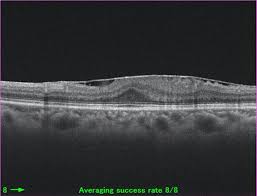
加齢に伴い発症することが多く、50歳以上の方に比較的多くみられます。
視力低下や物がゆがんで見えるといった症状が現れることがあります。
加齢:年齢とともに硝子体(目の中のゼリー状の物質)が変化し、網膜上に膜が形成されます。
網膜剥離、糖尿病網膜症、網膜静脈閉塞症などの病気に伴って発症することもあります。
症状の進行はゆっくりで、症状がないことも多いです。
このような症状が出ると、ある程度進行している状態です。

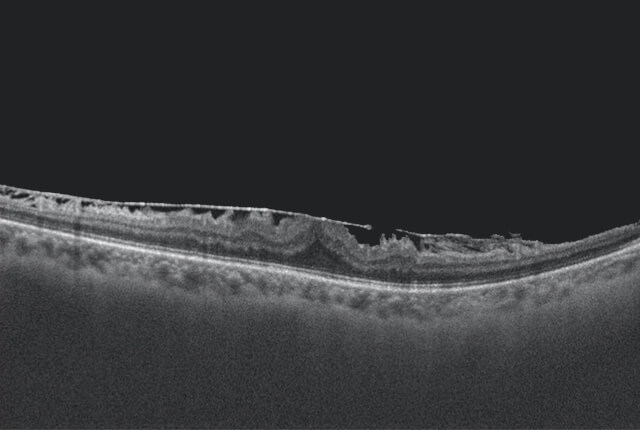
術前
術後
見え方の違和感(歪みなど)や視力の変化を感じたら、早めに眼科を受診しましょう。
定期的な目の検査でしっかり経過観察し、進行してくるようなら早めの治療が重要です。
「単純」「増殖前」「増殖」の病期に分けられ、それぞれの時期によって治療が変わります。進行した増殖糖尿病網膜症では、硝子体出血や増殖膜による牽引性網膜剥離が生じることがあり、硝子体注射やレーザー治療と平行して硝子体手術が必要になります。
レーザー治療後
硝子体出血
点眼と前房内麻酔、テノンのう麻酔を行います。
麻酔で手術中痛みやまぶしさを感じることはありません。
不安が強い方は低濃度笑気麻酔を併用可能です。
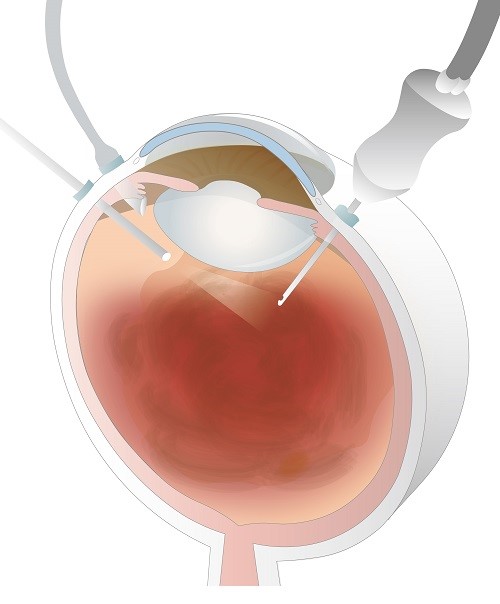
角膜(黒目)と強膜(白目)の境目付近に2ミリ程度の創口を作成、白内障手術を行い、眼内レンズを挿入します(白内障手術のページ参照)。
白目の部分に4か所小さな「ポート」という創口を作成します。
1か所は眼内を照らす照明を接続、1か所は眼内を還流させる液の管を接続、残り2か所から手術器具を挿入し、手術を行います。
必要に応じて、眼内に空気、ガスを注入し、創口を縫合して終了します。
院長は硝子体手術用の器具の開発も行っています。

手術適応あれば術前検査日・手術日を決定
硝子体手術と同時に白内障手術を行う場合は、そのための検査を行います。角膜形状・眼軸長などの眼球計測。その結果とご希望を診察でマッチングさせ、眼内レンズを決定します。眼底疾患により、挿入できる眼内レンズが限られる場合があります。
手術3日前から術前点眼開始
手術前の準備を行った後、手術、手術終了後しばらく院内で安静にした後、帰宅です。術眼は眼帯をして帰宅になります。片目で見ることになりますので、注意してご帰宅ください。
眼内に空気、ガスを注入した場合は、当日就寝時は伏臥位か側臥位で寝てください。
手術日を含めて3日間は洗顔洗髪ができません。日常生活は可能です。
手術翌日の診察で眼帯を外します。
空気、ガスが注入された場合は、空気などが邪魔をするので見えにくいです。約1週間程度で見えるようになってきます。
眼底疾患の状態によりますが、網膜の病気を治す手術のため、見え方が安定するのに3か月から6か月かかります。
お仕事、運転、スポーツなどは適宜判断します。
術後点眼は約1~2か月行う必要があります。